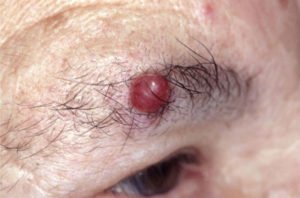
Inimese papilloomiviirus (HPV) asub ainult basaal kiht naha ja paljunemist selle toimub ülemistes kihtides. See haigus on iseloomulik oma kroonilise vormi koos vahelduva ägenemiste.
Rohkem infot HPV, tema kirjeldus
HPV on nakatunud üle poole rahvastikust. Osa neist on lihtsalt kandjad, teistel see viirus avaldub kui papillomatosis naha, limaskestade. Mõnikord on viiruslik haigus võib olla haigustekitaja vähk rakkude degeneratsioon. HPV on infektsioon pere Papovaviridea, mis võib nakatada ja muuta rakkude võrkkest. See healoomulised kasvaja, mis moodustub iga ala keha:
- kaela;
- rinna all;
- kõhul;
- nägu;
- oma genitaale;
- on kaenla süvendeid;
- on limaskestade suud, nina õõnsused, huultel;
- on limaskestade siseorganid.
See nakkus viitab rakusisene parasiidid, kes ei suuda ise esitada, ja selleks kasutavad rakud inimese keha. Virus süstib oma DNA kromosoomi inimene ja nii see parasiit on piisavalt pikk. Vähendades immuunsust võib täheldada olulist taaselustamise selle haiguse. Selle asjaolu on tingitud vajadus ravi HPV. Areng on selle nakkuse toimub organismi rakkudes, kuid eksisteerida väljaspool seda ta ka saab, aga mitte kaua. Olles puuris elava organismi põhjustab häiritud nende jagamine.
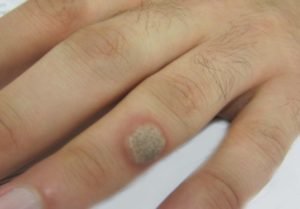
Peiteaeg ja arengujärgus
Viiruse peiteaeg on erinev. Seda tüüpi viirus on omane varjatud jooksul. Subclinical vorm lekkimise haigus, mida iseloomustab tulekuga nähtamatu, kui nad läbivaatusel lööve, mis on põhjustatud ebamugavusi patsiendile suguelundite piirkonnas. Kohe võib nakatuda mitmete sortide inimeste. All on mõned tegurid aktiveerib viiruse ja algab paljundamine ja haigus kuulub jooksul kliinilist. 90 % juhtudel üle poole aasta-aasta toimub ravib, üksikjuhtudel võib tekkida krooniline relapsing jooksul suure tõenäosusega pahaloomulise kasvaja (sõltub tüüpi viirus). Haigus on neli etappi (etapp):
1 etapp (esimene) – varjatud jooksul inimese papilloomiviiruse infektsioon. Viirus on organismis, kuid ei avaldu, ei põhjusta muutused rakkudes. Selles etapis võib esile analüüs PCR;
2 – tekivad kliinilised tunnused – kujul kasvajate nahale. Viirus põhjustab kiirendatud jagunemine epidermaalse rakke. Selles etapis viirus avastatakse läbiviimisel PCR, tsütoloogia ja histoloogia (leitakse kohalolekuga hyperkeratosis);
3 – düsplaasia. Erinev struktuur rakkude (coloridos) – see on näha mikroskoobi all, kuna DNA-viirus hakkab suhelda DNA rakke ja põhjustab arengut, nn integreeritud vormis. Diagnoosimiseks kasutatakse PCR meetodid tsütoloogia ja histoloogia, samuti colposcopy;
4 etapp – kartsinoom. Areng viirus põhjustab mutatsioon rakkude ja esinemist pahaloomulisi rakke. Moodustatud invasiivsed vähk. Diagnoosimine toimub kõigi eespool kirjeldatud meetoditega ja kliiniliste ilmingute.
Tüüpi HPV
Määratud on rohkem kui sada HPV tüübid, nakatamine urogenitalny seedetrakti inimese, hämmastav epiteel naha ja limaskestade suguelundid – 35 liiki. Igasuguseid HPV kasutatakse klassifikatsioon, mis põhineb tüüpi avaldub tüükad, lööve ja muud naha ilminguid. Kirjutades HPV kirjeldus näeb välja nii:
- eri tüüpi tüükad, sest nende välimus on vastutav HPV 1-5 tüüp;
- liina laanemäe jalatalla tüükad (nad on välimuse järgi meenutab provence) – 1-4 HPV tüübid. Tavaliselt kujunevad need kohad, kus toimub määrida konnasilmad või pakkimine. Sellistes kohtades nahk muutub paksemaks ja kui vajutades põhjustab ebamugavust. Sellised tüükad ei kao ise ja vajavad kirurgilist eemaldamist. Eristatakse kahte alamliiki liina laanemäe jalatalla tüükad. Üks selline tärkavad sügavale kudedesse ja tugevalt valutab, teine tüüp meenutab mitu kasvajate, nagu oleks liimitud üksteisele – sellist tüüpi tüükad on peaaegu toob ei tunne valu
- korter tüükad– 3, 5, 10, 28, 49 tüübid. Kõige sagedamini tabab palm, nägu. Tavaliselt nad esinevad noored inimesed ja selle tõttu selline tüükad nimetatakse noored. Keha sageli ise hakkama selle nakkuse;
- ühiste tüükad – 27 tüüpi HPV;
- akne ravi – virus tüüp 2 (tavaliselt organism ise hakkama sel vaade viirus). Ta on üle olmejäätmete teel;
- suguelundite tüükad, mis mõjutab naiste vagiina, häbeme, suguelundid, kael, emaka, päraku, mehed võivad olla glans peenise naha eesnahal, esineb paigutus nende hingamisteedes – tüüpi 6, 11, 13, 16,18, 33, 35;
- HPV kõrge oncogenic riski, mis precancerous seisund – 39 tüüpi;
- esineb süüdlane epidermodysplasia. Seda esineb kahte liiki: sissenõutavateks HPV 5, 8, 47 tüüpi vähki naha 9 juhul 10st see viirus on tagatud on patsiendi vere, teine tüüp ehk HPV 14, 20, 21, 25 liiki kutsub tavaliselt healoomulised kasvajad;
- laryngeal papillomatosis — viirus on 11 liiki. Tavaliselt kandub emalt lapsele, kuid võimalik nakatuda kui suuseksi. Keerukus tekitab neelamine, hääle kähedus, kui kogus papilloomide suur – hingamine halveneb;
- boveney papulosis. Selline käivitub 16, kohati 18, 31-35, 42, 48, 51-54 HPV tüübid. Kõige sagedamini võib tekkida esindajad meeste poole, kes on palju suguelundite partnerid. Väliselt on need haridus, näevad välja nagu poolringikujuline või korter kasvajate sileda või kareda pinnaga, värvus juhtub erinevaid – alates päris hele kuni peaaegu must. Haigus võib minna iseenesest, see on neocolony viiruse tüüp.
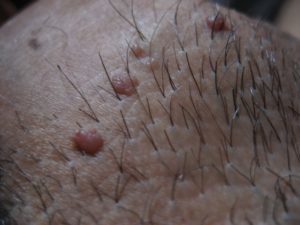
Sümptomid ja eripära lekkimise HPV meeste, naiste ja laste
Selleks, et võidelda infektsiooni varajases staadiumis immuunsus mees on piisavalt tugev. Enamasti on haigus areneb ja olemasolu HPV inimene isegi ei tea, sest välised sümptomid ei pruugi avalduda. Kuid pärast mõnda aega (kuu või aasta pärast) võivad esineda mõned sümptomid nakatunud HPV. Statistika ütleb, et vaid umbes 5-10 % haiged, kellel on olemas väline haiguse sümptomite HPV (Human papillomavirus). Haigus on asümptomaatiline — põhiosa haige ei ole haiguse tunnuseid. Kui aktiveerimiseks viirus võib esineda erinevat tüüpi kasvajate, kes räägivad juuresolekul organismis HPV erinevaid. Asukoha lokaliseerimine ka rääkida tüüpi viirus. Näiteks, papilloomid on selline pehme piklik kasvajate (niit-nagu tüükad), mis kinnitatakse vars, värvus võib erineda värvi, kuid juhtub ja pigmenteerunud. Võivad esineda rod-kujuline kasvajate, pehme puudutus roosakas värvi.
Naistel konkreetse haiguse kulg on selline, et haiguse võib esineda ka varjatud vormis, ja juhtub teket põhjustab suguelundite papilloomide. Nakatunud viirus, naine ei saa täheldada mingit sümptomid on kuni menopausi, sel ajal, viirus võib põhjustada pahaloomulise kasvaja limaskesta rakkude suguelundid. Vältida algus haigestuda emakakaelavähki, mis on põhjustatud HPV olemasolu, aitab regulaarne kontroll arsti juures. Kuna ilmselt see haigus võib ennast ei näita. Lastel mõjul viirus võib tekkida tüükad nahal, papillomatosis kurgus (tavaliselt kroonilise tagastamatu vormis). Papillomatosis kurgus põhjustab hingamisprobleeme, kuni sündroom lämbumist. Naha tüükad esineb 12 % kooliealistest, see on kõige sagedamini esinev nahahaiguste haigus lastel.

HPV ja rasedus
HPV rasedad naised ei ole kõige ohtlikum haigus tema enda ja tulevase lapse. Tulevase ema tuleb vaid olla ettevaatlik, kui tal avastati 6 või tüüp 11 HPV (põhjustab suguelundite või anal kondüloomid), mis on üleandmisel vastsündinu võivad olla tagajärjed kujul hingamisteede papillomatosisja. Kui täheldatakse tüükad sellises koguses või kohtades, mis takistavad väliseesti vilja võimalik määramine keisri, sest kui tavalise sünnituse kondüloome võib esile kutsuda arengut verejooks. Kõik ülejäänud vormi papilloomid (reconciliatory kahjustus) on tavajäätmed lapse enda ja lekkimise raseduse ajal.
Diagnostika ja kelle poole pöörduda
Diagnoosimiseks papilloomiviiruse inimese kasutatakse järgmisi meetodeid uuringud:
- isiklik patsiendi läbivaatus;
- vere analüüs;
- colposcopy;
- Tsütoloogia mustamine – PAP-test;
- histoloogia kangas;
- PCR – polümeraasi ahelreaktsioon. See analüüs võimaldab teil mitte ainult õppida viiruse olemasolu, vaid ka määrata tema tüüp. Aga kui analüüs on positiivne, see ei tähenda, et sellist tüüpi HPV ei liigu ise. See analüüs määrab ka igasuguseid papilloomiviiruse;
- urs;
- biopsia.
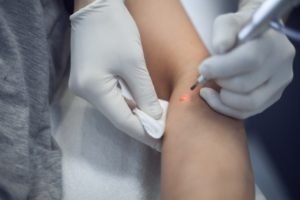
Kui välised tunnused näol lööve ei ole, kaebuste patsiendil ei ole kättesaadav, ja olemasolu HPV DNA on määratletud ainult analüüs – tegemist võib minna mööduv viirusinfektsiooni (inimene on vedaja). Tänu sellele, et HPV võib olla haiguste põhjuseks erinevate organite, siis, kui see on kättesaadav pöördunud arstidele erinevaid sihtkohti. Kui teil on tüükad näonaha ja keha on pöördunud nahaarst. Kui plantar tüükad – dermatoloog või kirurg. Kui tüükad meestel – et kui urologist (kirurg), naistel – günekoloogi poole (kirurg). Kui kondüloomid esinevad tsoonis anaalpiirkonnas, siis tuleb pöörduda kui proctologist. Kui kahtlustatakse barodawala epidermodysplasia – siis nahaarst või ulatuses. Laryngeal papillomatosis nõuab ravi audiologist või kirurg, boveney papulosis – tuleb pöörduda kui urologist või kui sugulisel teel levivate haiguste. On vaja ka erinev diagnoos haigustega nagu micropapillomatosis, vestibulaarse papillomatosis – nad, erinevalt HPV, ravi ei vaja, sest kui sarnane välised tunnused on võimalus anatoomilise normid. Dešifreerimine regulatiivselt väärtuste vere analüüs näitab puudumine HPV.
Ravi
Nii ravida täielikult HPV või mitte? Tänaseks ei ole teada ühtegi viritsiid, mis on võimeline eemaldada HPV organismist. Erinevad interferons ja teised ravimid selles seerias – ainult vähendavad olemasolevaid kondüloomid, kuid ei vähenda sagedus tekivad uued. Peamine viis ravi on papilloomide eemaldamine. Peamised eemaldamise meetodid on järgmised:
- kirurgiline. Seda teostatakse kohaliku tuimestuse all;
- radiosurgery. Radiowave elektroodi lõigatud kasvaja, koaguliruut veresooni. Pärast tehakse antiseptiline sidemega;
- laser. See meetod on kontakti mittesaamine ja bloodless. Kohapeal eemaldamist jääb koorik, all toimub paranemist. Meetodi miinuseks peetakse kõrge riskiga retsidiivi haigused, suhteliselt kõrge hind ja vajadus lihvimine jäänud armi;
- electrocoagulation. Tulemusi ja tõhusust sarnaneb kahe eelmise võimalust;
- cryocoagulation. Täielik papilloomide eemaldamine toimub läbi pärast mitu seanssi.
Kuigi kasutades neid võimalusi ja toimub täielik eemaldamise väline ilming viirus, see ei peeta absoluutne eemaldamine eemal infektsiooni, vaid ainult suhteline, sest inimene ei lakka olema nakatunud inimene ja hiljem mingi tähtaeg tüükad võivad tekkida uuesti. Universaalne võimalust mitte-töökorras ravi kõigi kategooriate patsientidel (mehed, naised ja lapsed) ei ole olemas. Alternatiivina võib kaaluda ainult laseriga eemaldamine. Kuid kui selle kasutamisel on oht pahaloomulise kasvaja (ning pahaloomulise kasvaja) papilloomide. Pärast operatsiooni patsiendile manustatakse infusiooni ühe steroidi annuse ravimit, mis takistab turse, ka kirjutada antibiootikume, et vältida nakatumise haavad. Teraapia ajal HPV täielikult tuleb lõpetada seksuaalelu enne täielikku paranemist, samuti viia läbi uuring ja vajadusel ravi, partner.

Ravi kodustes tingimustes ja folk
Peale traditsiooniliste ravimeetodite, kasutan ja teised, kes on ametlikult tunnustatud meditsiini, ja mida saab teha kodustes tingimustes:
- Töötlemine tüükad salitsüülhape. Iga päev peaks hakkama tüükad happe lahusega (15-20%). See meetod on on üks puudus – töötlemist tuleb toota päris pikka aega;
- Töötlemine koor. Neile määrdunud tüükad kolm korda nädalas. Kuid kui taotlus on võimalik tunda sügelust, võib erosioon, naha punetus;
- Retinoidide kujul koor. Töödeldud tüükad jooksul — 12 nädalat. Selle rakendamine, samuti on keelatud raseduse ajal;
- Süst kasvulava infektsioon üks kord 7 päeva jooksul kolm-neli nädalat. Taotlus on keelatud raseduse ajal;
- Cauterize tüükad, papilloomid ja hävitavad patogeenseid mikroobe. Hakkama soolatüügas on vaja pidevalt tunni jooksul. Siis tehakse paus nädalas ja toimub veel töötlemine. Kui papilloomid ei ole kehtiv, läbi 14 päeva jooksul tehakse veel üks töötlemine, ja nii mitte üle 4 korra. Keelatud on kasutada seniilne tüükad ja pediaatria;
Kui rääkida ravi puhtalt inimeste tähendab, siis siin on suur populaarsus on teeninud kasutamine vereurmarohi. Selle mahl on töödeldud soolatüügas mitu korda päevas. Kui see on tumedam, siis tume nahk eemaldatakse ja jätkuvalt mustamine edasi, kuni täieliku eemaldamise tüükad.
Haiguste ennetamine
Peamised meetmed ennetamise loetakse:
- vastavus isikliku hügieeni avalikes kohtades;
- vastavus tervisliku eluviisi alal hoida immuunsust;
- üks pidev seksuaalne partner, kui seksuaalse akti kontrollimata partneriga – kasutada kondoomi;
- piisav vitamiinide;
- seksuaalselt aktiivne mitte varem kui 18 aastat, kui ligane emakakaela juba piisavalt küps ja saab ennast kaitsta;
- vältida kunstlikke katkestada raseduse ja jäme sugu;
- õigel ajal ravida põletikulised haigused.
Läbiviimisel vaktsineerimist mõnikord võivad esineda mõned kõrvaltoimed kujul halvenenud enesetunde, temperatuuri tõus, naha punetus kohas kehtestamine vaktsiini.






















