
Paljud nakkused ei põhjusta sümptomeid tervetel inimestel. Immuunsüsteem pärsib tegevust viirus, mille tulemusena inimene saab nakkuse kandja. Sel juhul saatmine patogeeni teistel inimestel juhtub isegi täis kliinilises heaolu, kuna viiruse osakesed sisaldab bioloogilistes vedelikes haige. Varjatud nakkuse ajal võib olla peamine põhjus olulist haiguse levikut: patsiendid õigeaegselt ei kao uuringu ja jätkata nakatada teisi inimesi vastutustundetu.
Inimese papilloomiviirus (HPV) võib nimetada suurepärane näide varjatud infektsiooni agent. Enamik inimesi nakatub vähemalt üht tüüpi HPV kogu elu jooksul, kuid kliinilised ilmingud haigused tekivad kaugeltki mitte kõikidel juhtudel. Kaugetele tüsistusi infektsioon arstid nimetavad suurenenud riski moodustavad pahaloomulised kasvajad. Seejuures patsientidele, kes põevad immuunpuudulikkuse sündroom, sageli tekib selline negatiivne tagajärg on haigus. Päevakajalised ravimid aitavad pärssida sümptomid HPV-infektsioon. Soovitatav on ka õigeaegne vaktsineerimine.
Rohkem infot haiguse kohta
Inimese papilloomiviirus on haigustekitaja nakkus on tabanud naha ja limaskestade membraanidele tegijad. Peamine ilming haiguse on põhjustanud kasvajate näo piirkonnas, suguelundite suus ja kurgus. Mõningatel juhtudel suguelundite hpv on moodustatud mittespetsiifiline kohtades, nagu naha alumiste ja ülemiste jäsemete. Localization tüükad sõltub sellest, mis tüüpi HPV. Enamik inimesi on mädane infektsioon põhjustab peidetud vedu infektsiooni, kuid samal ajal väheneb immuunsus viirus hakkab näitama oma virulentsus. Mõningatel juhtudel immunocompetent rakud ise hävitavad patogeeni jooksul 3-6 kuu pärast tema levikust organismi.
HPV-infektsioon on kõige levinum haigus, edastada sugulisel teel. Selline meede võib seletada kõrge virulentsusYu viiruse ja asümptomaatiline aja patoloogia enamik inimesi. Kondoomi kasutamine ei ole alati lubab vältida nakatumist, nii haige võib edasi levitada viirust isegi kui kaitstud on seksuaalsete kontaktide. Samal ajal on eksperdid välja töötanud tõhusa vaktsiini, et vältida arengu oncogenic HPV vormid. Immuniseerimine on kujutatud tüdrukud noorukieas, kuna kaitset viiruse tuleb istutada enne esimest seksuaalset kontakti.
Viiruse omadused
Inimese papilloomiviiruse on DNA sisaldab patogeeni. Erinevalt bakterid ja teised mikroorganismid, viirused võivad näidata oma aktiivsust ainult pärast rakendamist puuri ja kinnistada oma geneetilise informatsiooni tuum. Pärast seda tabas rakk hakkab sünteesida valke, mis on vajalikud build-viiruse osakesed. Peaaegu kõik esindajad pere inimeste ründavad ainult ühte liiki organismid, kusjuures HPV-nakkus võib ilmneda alles mees.
Teadlastel on teada üle 600 tüved (liiki) on inimese papilloomiviirus, eristatakse pärilikku informatsiooni. 40 HPV tüübid põhjustavad erinevad vormid kahjustused, limaskestade ja naha. Seejuures on oluline kliiniline tähtsus on klassifikatsioon määral oncogenetic tüved. Nii, emakakaelavähk on naistel kõige sagedamini tekib, kui levikust HPV 16 ja 18 liiki. Need nakkushaiguste ravimid ei ole alati avaldub naha muutusi.
HPV nakatab basaal kiht võrkkest. Patogeen võib eksisteerida episome ei ole seotud raku DNA või integreeritud kujul, mis on seotud genoomi rakud. Just integreeritud viirus toodab vajalikud valgud ja põhjustab kliiniliselt avaldub haigus. Elu on HPV organismis ei ole otsene põhjus pahaloomuline kudede degeneratsioon, kuid vedu viiruse suurendab ohtu tegureid vähi riski.
Võimalusi nakatumise
Viirus sisaldub basaal rakkudes võrkkest, nii et kõik microtrauma naha ja limaskestade suurendab nakatumise ohtu. Enamikul juhtudel HPV on edastatud tupe, päraku-või suuline vastuvõtule. Kondoomi saab kindlustada ainult osa naha pinnale, kuid viiruse osakesed veel võib tungida organismi läbi teiste katted. Olemasolu suguelundite tüügaste eelduseks üleandmine patogeeni, kuid väliselt terved nahk vedaja haigus on ka allikas HPV.
Muid võimalusi edastamine
- Mädane infektsioon lapse sünnituse ajal. Lastel kõige sagedamini esinevad kahjustused hingamisteede ja seedetrakti
- Sõltumatu vahetus viiruse ühest piirkonnast teise
- Üldine kasutamine isikuhooldustooted, sealhulgas pardel, hambaharjad ja rätikud
- Vereülekannet. Viimased uurimused on võimalus vereülekande nakatumist.
- Kirurgilise sekkumise mittesteriilsed tingimustes
Vaatamata vaheldusrikas viiruse levikust, ainult seksi tee nakatuda HPV on kliinilist tähtsust. Muud allikad infektsiooni iseloomustab madala riskiga levitada patogeeni.
Riskitegurid
Peale otseste võimalusi edastamise HPV, on vaja arvestada ka rolli riskitegureid. Tegemist on eelistava inimese elustiili ja teatud füüsiliste riikides.
Peamised tegurid nakatumise risk
- Palju seksuaalpartnereid. Isegi kui safe seksi aktiivne seksuaalelu varem või hiljem viib nakatumise.
- Vanus. Kondüloomid on enamikel juhtudel ilmnevad teismeliste ja noorte patsientide puhul, samal ajal kui kondüloomid suus ja hingamiselundeid iseloomulikud lastele.
- Nõrgenenud immuunsüsteem. Patsiendid, kes põevad HIV-nakkuse või omandatud immuunpuudulikkuse suhtes kõrge riski viiruse levikust. Ka HPV sagedamini avaldub haigustunnuste järgi pärast elundi siirdamist.
- Kahju naha ja limaskestade. Microtrauma hõlbustavad levik viiruse basaal kiht võrkkest.
- Suitsetamine ja alkoholism. Halvad harjumused nõrgestavad aktiivsus puutumatus.
- Kuseteede infektsioon.
Lisaks rühm nakatumise risk kuuluvad rasedad naised. Tuleb meeles pidada, et kõrvaldada tegurid eelsoodumusega haigus on tõhus ennetav taktika.
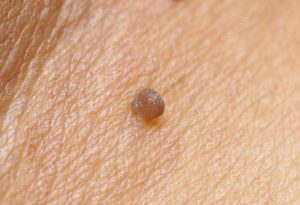
Kliiniline jooksul
Peiteaeg, enne sümptomaatiline ilmingute haigus võib kesta mitu kuud või mitte. Kas immunocompetent patsientidel, sest see aeg, kui organism võib hävitada nakkuse, kuid spontaanne kõrvaldamine patogeeni ei ole alati juhtub. Inimene võib korraga olla nakatunud mitme viiruse tüved. Märke HPV-infektsioon tekib siis, kui kuuma ebasoodsad tegurid, kurnav immuunsüsteemi kaitse riie. Kuna korduv voolu kondüloomid kaovad perioodiliselt moodustati uuesti. Onkoloogilised infektsiooni tüsistused võivad tekkida juba mitukümmend aastat.
Võimalikud tagajärjed haigus:
- Emakakaela kartsinoom – pahaloomuliste kasvaja epiteeli kangast. Selline onkoloogia ole aadresse seostatud ainult inimese papilloomiviiruse. Kui õigeaegne vaktsineerimine risk oncogenesis väheneb.
- Soomusrakuline kartsinoom anaalpiirkonnas. Selline tüsistus võib tekkida ka meestel ja naistel. Varajased sümptomid vähk läbisõitu hulka veritsevad ja naha sügelus.
- Rikkumise urineerimine tõttu ureetra obstruktsioon tüükad.
- Pahaloomuliste reinkarnatsioon tüükad valdkonnas kurgu ja suuõõne.
Emakakaelavähk on üks sagedasemaid surma põhjuse naised. Kuna see haigus on seotud viiruse invasioon, on vajalik regulaarne läbipääsu uuringud naistearsti käest. Kaasaegsed vaktsiinid kaitsevad naisi kõige oncogenic HPV tüüpi.
Diagnostika
Uuring tüükad tegelevad naistearstid, uroloogid, venereologists ja dermatoloogid. Ajal esmase vastuvõtu arst küsib patsiendi kaebuste kohta, kogub anamnestic andmed ja korraldab kontrolli naha koosseise. Tavaliselt avaldub HPV lihtne tuvastatakse, tuleb siiski välistada muud haigused. See spetsialist määrab instrumentaalmuusikat ja laboratoorsed uuringud.
Vajalikud meetodid diagnoosi:
- Instrumentaalne kontroll tupe ja emakakaela (colposcopy). Selline uuring kindlasti toimub sõelumine emakakaela kartsinoomi. Ajal läbivaatust arst saab tuvastada mitu hpv ja krundid epiteeli düsplaasia.
- Biopsia – saada koe materjali valdkonnas naha või limaskesta muutusi. Tsütoloogiline uuring proovi võimaldab tuvastada pahaloomulised kasvajad.
- Polümeraasi ahelreaktsioon – avastamine viiruse osakeste HPV organismis. Leides, et see test annab arstile võimaluse määrata tüve patogeeni ja viiruse koormust.
- Digene-test – ülitäpse tuvastada DNA oncogenic tüved on inimese papilloomiviirus. Uuring kasutatakse usaldusväärne sõelumine.
Narkomaania ravi
Välja töötatud narkootikumide vastu HPV-nakkuse võimaldavad ainult kõrvaldada haiguse sümptomid ning ära hoida pahaloomulise kasvaja kudedes. Täielik kõrvaldamine viiruse abil medikamentoosne ravi ei ole võimalik. Suukaudsete ja päevakajalised vahendid määratakse juhul, kui kõrge riskiga oncogenesis, immuunpuudulikkuse ja muud ebasoodsad tingimused. Kui viirus ei näita ennast väliste muutustega, üsna levinud ennetavaid meetmeid.
Võimalikud sihtkohad
- Salitsüülhape kustutada tüükad. Ei ole kasutatud naha ravi näo ja suguelundite piirkonnas.
- Kreemid ja salvid, mis sisaldavad immuunmoduleerivad vahendid.
- Podofilox – salvi, mis on tsütotoksilised toimega. Pealekandmine ravimid määrdunud nahka viib hävitamise patogeensete elemente.
- Trichloroacetic hape on keemiline cautery üld-ja suguelundite tüükad. Võib põhjustada paikset erald väljend.
Neid ravimeid tuleks kasutada ainult all arstliku kontrolli all. Pärast eemaldamist tüükad HPV infektsioon võib avalduda taas ja isegi levida teistesse valdkonnas.
Kirurgiline ravi
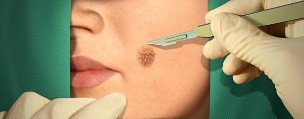
Arst võib soovitada patsiendil kirurgilised ja minimaalselt invasiivne kuidas kustutada tüükad. Tavaliselt on need meetodid ei tekita komplikatsioone, kuid esimestel päevadel pärast sekkumine võib tekkida veritsevad kudedes.
Liiki häireid:
- tavaline kirurgiline eemaldamine;
- külmutamine vedela lämmastikuga koos järgneva mehaaniliselt vigastatud ja lahtised osad mõjutatud kudedes;
- elektriline koagulatsiooni;
- papilloomide eemaldamine kasutades laser.;
- kasutamine radiowave "nuga".
Kõik protseduurid teostatakse all kohalikule anesteesia. Spetsialist valib kõige turvalisem meetod ravi kondüloome.
Prognoos
Juba inimese papilloomiviiruse infektsioon sõltub immuunsüsteemi staatuse patsiendi ja konkreetse tüve viirus. Umbes 30% elanikkonnast tekib spontaanne kõrvaldamine patogeeni, valust tingitud aktiivne immuunsus. Haigustunnuste järgi haigus sageli avaldub rasedad naised, lapsed, eakad ja patsiendid, kellel immuunpuudulikkuse.
HPV nakkus on iseloomulik relapsing jooksul. Väljakujunenud papilloomid võivad järk-järgult kaduma või levitada naabruses nahka. Oncogenic viiruse tüved on enamasti tabas limaskesta emakakaela, kusjuures tekkiv epiteeli düsplaasia suurendab mõju riskitegureid pahaloomuline kudede degeneratsioon, nagu suitsetamine ja kasutamist suukaudsete rasestumisvastaste. Kasvaja võib olla 10-20 aasta pärast viiruse levikust organismi.
Ennetamine
Kõige usaldusväärsem meetod ennetamine on varajane immuniseerimine. Vaktsiin "Gardasil", mis sisaldab viiruse valgud ja abiteenistujate komponendid, tõhus anti-HPV 6, 11, 16 ja 18 liiki. Kui vaktsineerimine toimub varases eas, enne esimest seksuaalset kontakti, siis risk hilisema haigestuda emakakaela ja emaka naised ei ületa 1%.
Täiendav profülaktika:
- kondoomi kasutamine;
- seksuaalne kommunikatsioon on ainult kontrollitud partneritega;
- hoolikas isiklik hügieen;
- vaagna eksam vähemalt kord aastas.






















